専門医療・TOPICS
鎌ケ谷総合病院のトモセラピーの特徴
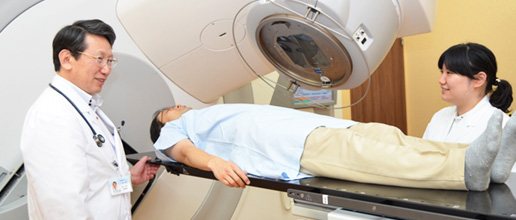
鎌ケ谷総合病院放射線治療科では、放射線治療の次の一手として最新のトモセラピー装置Radixactを導入。2022年5月より運用を開始しました。
トモセラピーとは放射線治療装置にCT(コンピュータ断層画像)撮影機能を搭載した最新の放射線治療システムで、従来の放射線治療に比べ、よりピンポイントの照射が可能です。これにより『がんへの線量の集中化(治療効果の向上)』と『正常組織に与えるダメージの軽減(副作用の軽減)』が期待でき、患者さんにやさしい治療を提供する事が可能になりました。
特徴①IMRT(強度変調放射線治療)が得意
IMRT(強度変調放射線治療)とは、がんの位置や大きさに合わせて放射線量や強さを変化させる照射方法です。正常な臓器を避けながら、がんの複雑な形状に合わせて360度全方向から放射線を照射します。トモセラピーはこのIMRT(強度変調放射線治療)を得意としています。
特徴②高精度な位置合わせで狙い撃ち
トモセラピーに搭載されたCT機能を照射時の位置合わせに利用するため、照射直前にCTでがんの位置を3次元的にとらえ、ズレを修正し、正確にがんを狙い撃つことが可能になりました。これをIGRT:画像誘導放射線治療といいます。また、前立腺や肺、肝臓、膵臓などの照射部位の呼吸による動きを予測して『追尾照射』するシステム(シンクロニ―)を搭載しています。
特徴③広い治療範囲
複数のがんを同時に治療する事が可能なだけでなく、比較的大きながんにも対応可能です。
特徴④活気と癒しを与える治療環境
放射線治療センターは鎌ケ谷総合病院の地下、最も深い場所にあります。安全面を考慮すれば最適なレイアウトではありますが、地下ならではの閉塞感は恵まれたロケーションとは言えません。そこで私達は、患者様がゆったりと治療を受けられる環境を作るために、スカイファクトリーが提供するルミナススカイシーリングを導入しました。ルミナススカイシーリングは、本当の空を見ているかのような写真のイリュージョンを活用したバーチャルスカイライトです。これにより閉塞感のあるトモセラピー専用室が奥行と広がりのある空間となり、リラックスした状態でトモセラピーを受けて頂けます。
特徴⑤体へのマーキング
以前のリニアック(放射線治療装置)を用いた放射線治療では、放射線照射の狙いを定めるために患者さんの体表にマジックで線を描いていました。毎回同じところに放射線を照射するため、治療期間中は体に描いた線をずっと残しておく必要があります。そのため、入浴の際は線が落ちないようにする(梅雨や夏場は大変!)、下着などにインクの色が写ることがある、プールや温泉などの共同浴場などで目立つなど、ストレスを感じる場面が少なからずありました。
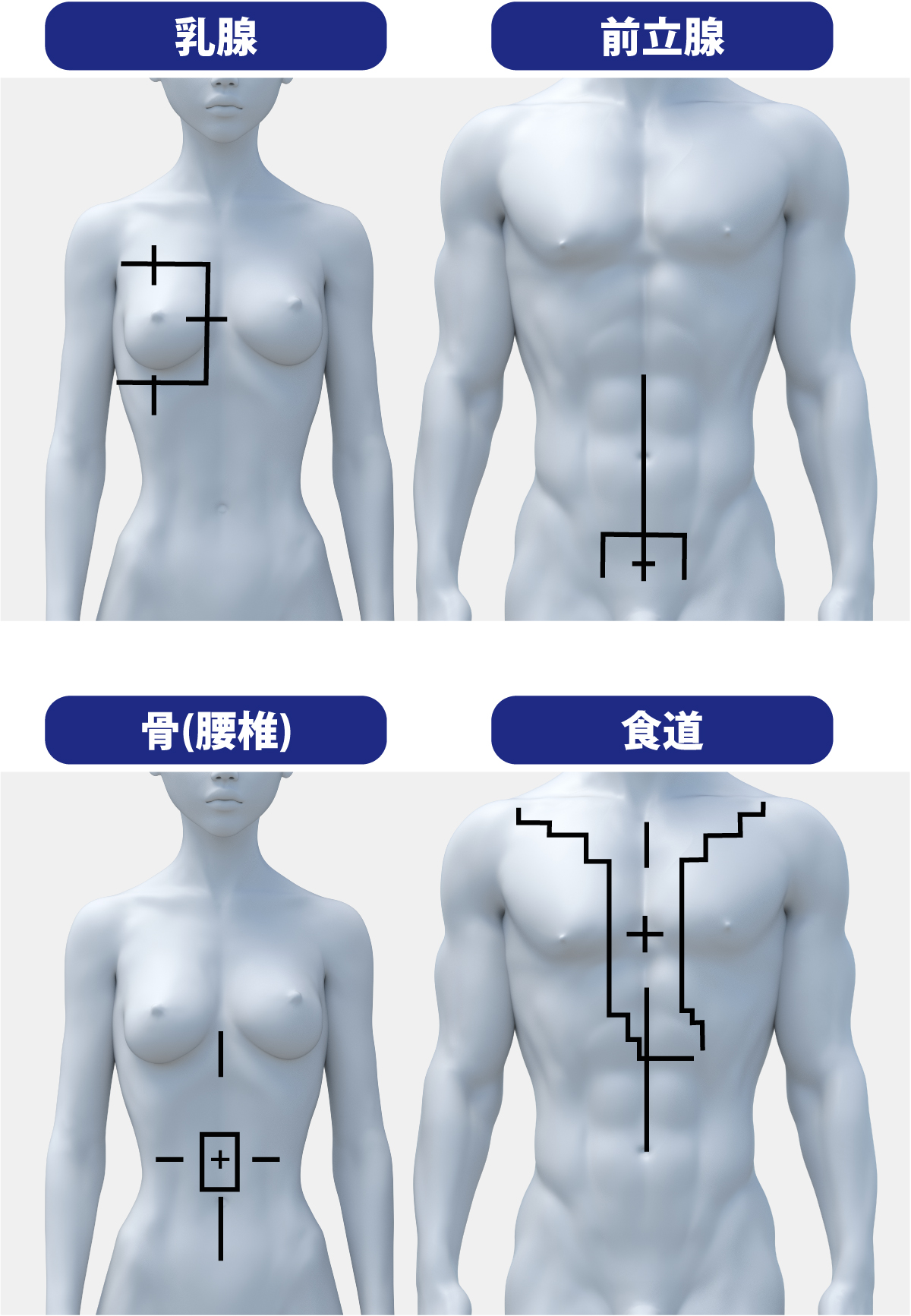
現在当院で活用しているトモセラピーでは、治療実施前に毎回CTを撮影して、その画像をもとにがんに狙いを定めるため、体表にマジックで線を描く必要がありません。大抵の患者さんはマーカーレスで治療できるため、治療に伴うストレスの一つから解放されました。ただし、症例によっては毎回の再現性を担保するために線を描く場合もありますので、気になる場合は放射線治療の担当医に相談して下さい。
治療の流れ
放射線治療科は完全予約制です。診療情報提供書をご用意頂いた上で下記にお電話下さい。
※医療機関からの治療のご依頼、患者さまからのご依頼ともに下記で受け付けております。
※入院での放射線治療も承っております。主治医の先生もしくはご担当部署からお電話下さい。
【放射線治療科直通TEL/FAX】
047-773-0088
電話受付時間:月~金曜9:00~17:00 ※祝日除く
<診療情報提供書の必須事項>
医療機関の先生方へ。診療情報提供書には下記を必ず記載願います。
①採血結果
②がんの組織型、TMN分類、病期の記載
③手術結果、特に遺残腫瘍や断端陽性の有無と部位
④告知内容と全般的な治療方針など、患者さまへの説明内容
⑤放射線治療歴の有無と内容(治療を実施した施設名等)
⑥照射にあたってのご希望や簡単な病歴(手術歴、化学療法歴、基礎疾患歴)
<治療の流れ>
①診察
外来診察でトモセラピーによる放射線治療が可能かどうか判断します。必要に応じて追加の検査を行う場合もあります。
②治療計画
治療計画用のCTで検査を行います。治療部位により専用の固定具を作成する場合があること、身体に治療時の目安となる印を書かせて頂くことをご承知おき下さい。患者さまの状態を精査した上で治療日程を決めます。
③治療
治療範囲を確認するためにCT検査を行い、照射位置を正確に合わせた後に実際に放射線治療を行います。一回の治療時間は概ね20分程度です。体の負担を減らすために複数回に分けて治療します。
④診察
放射線治療中は週1回の間隔で放射線治療専門医が診察し、副作用の確認をしながら治療を進めます。
⑤治療終了
放射線治療終了後は治療こうかと副作用を確認するため、CTやMRIなどの検査を定期的に行い、経過観察を行います。
放射線治療の対象となる疾患
当院での放射線治療(外照射)の対象となる疾患は下記の通りです。根治・術後照射はもちろん、症状の緩和目的で行う「緩和照射」も行っています。放射線治療による症状緩和効果は「症状を持つ方の約7割」で得られるとされています。
<根治・術後照射の適応>
中枢神経
・脳腫瘍 ・脊髄腫瘍
頭頸部
・歯肉がん ・舌がん ・咽頭がん ・唾液腺腫瘍 ・上顎洞がん ・頭頸部腫瘍術後照射
胸部
・肺がん ・乳がん ・縦隔腫瘍
消化器
・食道がん ・肝臓がん ・胆管がん ・膵がん ・大腸がん ・直腸がん ・肛門がん
泌尿器
・前立腺がん ・膀胱がん ・尿管がん ・腎がん
婦人科系
・子宮頸がん ・膣がん ・外陰がん
その他
・悪性リンパ腫 ・皮膚がん ・骨転移 ・リンパ節転移
<緩和照射の適応>
脳転移・眼球など
・頭痛 ・各種神経症状 ・意識障害 ・摘出術後の照射
骨転移
・疼痛 ・麻痺 ・骨折(予防)
固定術後も残存、播種腫瘍の制御が必要です
肺転移
・閉塞性肺炎 ・喀血 ・疼痛
肝転移
・疼痛 ・閉塞性黄疸 ・門脈腫瘍栓
リンパ節
・疼痛 ・上大静脈症候群 ・腫瘍圧迫による症状
消化器系
・疼痛 ・腫瘍出血 ・通過障害
泌尿器系
・疼痛 ・腫瘍出血 ・通過障害
放射線治療セカンドオピニオン
2021年7月より放射線治療のセカンドオピニオンを開始しました。
セカンドオピニオンは「立場が異なる主治医以外の医師」に、現在受診中の医療機関で受けている治療や診断に関する相談をすることで「治療の比較」「より適している治療を患者さまご自身が選択する切っ掛け」「患者さまが病気や病気治療への理解を深められる」といったメリットがあるとされています。
当院では毎月第2、第4土曜日午前中に放射線治療セカンドオピニオンを行っておりますので、ぜひご活用下さい。
担当医
放射線治療セカンドオピニオン担当医
吉田次男 放射線治療科部長
内容
放射線治療をこれから受ける方を対象に、第三者の立場で治療に関する相談を行います。
セカンドオピニオンはあくまで「相談」であるため、紹介受診のように診療を引き継がないこと、費用は自費となる事を予めご承知おき下さい。
また、既に治療を終えている方、裁判等の資料として希望する方、故人が受けた治療の評価を希望する方は対象外となります。
申込方法
現在治療を受けている医療機関に「鎌ケ谷総合病院で放射線治療のセカンドオピニオン」を希望する旨をお伝え頂き、放射線治療科宛ての「診療情報提供書(紹介状)」をご用意下さい。
診療情報提供書がお手元に届きましたら下記にお電話のうえ、放射線治療セカンドオピニオン予約をしたい旨をお申し出下さい。
電話予約後に『放射線治療セカンドオピニオン同意書』をダウンロードし、内容を熟読のうえご署名下さい。
入院中など療養上のやむを得ない理由により患者さんご本人の来院が困難で、ご家族が代理で受診される場合は『放射線治療セカンドピニオン家族受診委任状』もダウンロードし、必要事項をご記入下さい。
放射線治療セカンドオピニオン当日は、『診療情報提供書』『セカンドオピニオン同意書』『ご本人の健康保険証』を忘れずにお持ち下さい。
次に、病院1階ロビーの総合受付窓口にお越し頂き『放射線治療セカンドオピニオンの予約である』旨をお申し出下さい。
放射線治療セカンドオピニオン同意書
放射線治療家族受診委任状
放射線治療セカンドオピニオン申込み
※必ず「放射線治療セカンドオピニオンを希望する」旨をお伝え下さい。
前立腺癌術後再発の患者さんへ
臨床試験「前立腺癌術後再発救済放射線治療中の前立腺特異抗原(Prostate specific antigen: PSA)変化に基づいた生化学的即時適応放射線治療」を行っています。
この研究では、国が定めた指針に基づき、対象となる患者さまのお一人ずつから直接同意を得るかわりに、研究の目的を含む研究の実施についての情報を公開することが必要とされています。研究結果は学会等で発表されることがありますが、その際も個人を特定する情報は公表いたしません。
研究の対象
2024年4月までに当院放射線治療科で「前立腺癌術後PSA再発」の放射線治療を受ける患者さま。
概要と目的
この研究は,「前立腺癌術後PSA再発」と診断された患者さまの「救済放射線治療」の最適化を図ることを目的とした非対照探索的臨床試験です。
前立腺癌の術後再発に対する救済放射線治療は、前立腺の切除された範囲(前立腺床)に照射する方法か、または前立腺床に骨盤リンパ節を加えた範囲とする二つの治療方針があります。これら二つの治療方針は,術前のリスク分類や病理組織所見などをもとに使い分けることが多いです。骨盤リンパ節への放射線治療は,前立腺床単独への照射に比べて生化学的再発の制御については優れていることが証明されていますが全生存率に差はなく、照射範囲が広くなることから尿路、腸管、骨髄などへの副作用が強まる事が報告されています。したがって、骨盤リンパ節への照射が必要か必要でないかを正確に判断することが、治療後のQOL(生活の質)に影響すると考えられます。
前立腺床への救済放射線治療中に前立腺特異抗原(PSA)が低下しない症例は約25%に見られ、そのほとんどは治療後も低下せず治療無効例となり、そのうち65%が骨盤リンパ節に再発していたことが報告されています。
本研究では、まず負担の少ない前立腺床への救済放射線線治療を行い、治療中にPSAが低下しない方で骨盤リンパ節への照射を追加するスケジュールで行います。これは外科学の分野で行われている「術中病理診断」や「センチネル生検」の結果で切除・郭清範囲を決めることに似ています。
このように治療中のPSAの反応によって即時に放射線治療範囲の最適化を図ることで過剰な治療を避けて副作用を抑えられることを示すことが本研究の目的です。
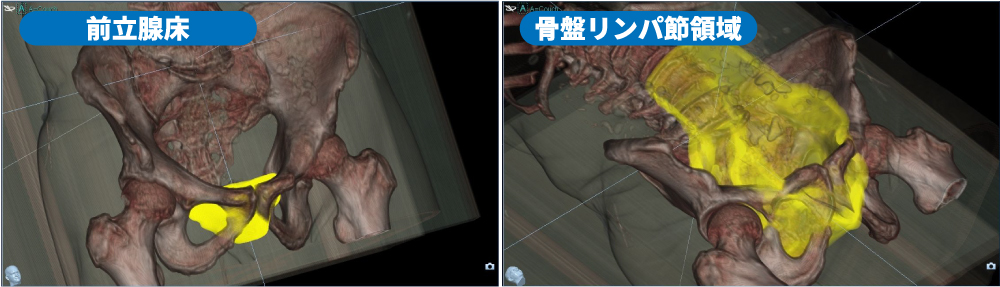
この一連の照射により、PSA基準値未満と基準値以上のグループではそれぞれ前立腺床68 Gy、前立腺床68 Gy+骨盤リンパ節領域50 Gyとなります。